新宿の内科【新宿しまだ内科クリニック】一般内科、健康診断、超音波検査、予防接種
- 〒160-0022 東京都新宿区新宿3丁目26−13 新宿中村屋ビル 3階
- JR「新宿」駅 東口より徒歩2分、東京メトロ丸の内線「新宿駅」A6出入口直結
症状から探す
症状から探す
みぞおち(心窩部)周囲に認める痛み・不快感を指します。この部位には文字通り胃も位置しておりますが、十二指腸・膵臓・肝臓・胆嚢など多くの消化器臓器に加え、心臓も位置しております。このため胃が痛いという訴えでも、胃以外の病気であることが多々あります。胃痛は慎重にその原因を調べる必要があります。
とても多くの病気が挙げられます。各臓器における代表的な疾患です。
胃痛の出現時期(食事との関連有無、食事の前か後か)や、食生活やアルコール歴、痛みの部位などが診断の手がかりになります。
食後に痛みが出現しやすい病気として胃潰瘍、胆石症、総胆管結石、慢性膵炎などがあります。さらに胆石や総胆管結石は主にみぞおちより右上腹部を中心に痛みが出やすいです。油っぽい食事で症状誘発がされやすいです。一方、慢性膵炎の痛みは同じく脂っこい食事あるいはアルコール多飲で増悪しますが、主にみぞおちから背中にかけて認めやすいです。サバ、アジ、イカなどのお料理後にみぞおちあたりにひどい痛みが出る場合はアニサキスという病気を念頭におきます。
食後よりも食前や空腹時にみぞおち付近に生じる場合は十二指腸潰瘍などが想定されます。
食事とはあまり関連がなく、むしろ食欲がわかない、過度なストレスや慣れない環境下での生活が背景にある、このような場合は機能性胃腸障害(ディスペプシア)などが考えられます。胃腸の運動を統制している自律神経がストレスによって不安定となり、その結果消化器症状が出現する疾患です(詳しくはHPのコラムも参照ください)
胃がんや膵臓がんの痛みは食後に増悪しがちですが、むしろ常に症状を自覚することが多いです。このような症状が一時的ではなく数週単位で持続し徐々に増悪傾向である、体重減少なども伴うなどの際は要注意です。診察と必要な検査を速やかに受けられることを強く勧めます。
解熱鎮痛剤の使用時も種類によっては胃や十二指腸潰瘍を引き起こし胃痛の原因となります。
急性胃炎の原因はウイルス感染が最多です。経口的にウイルスが消化管内に入り込むことで胃痛のみならず吐き気や下痢、発熱を伴います。他には薬剤(主に解熱鎮痛剤)やストレスでも生じます。これらが複合的に重なることもあります。胃炎の程度がひどくなると、胃・十二指腸潰瘍を引き起こし、場合によっては消化管出血に至ります。
慢性胃炎の主な原因はピロリ菌(Helicobacter Pylori)です。ピロリ菌は慢性的に胃粘膜を障害します。胃・十二指腸潰瘍、胃がんの原因でもあります。ピロリ菌に感染していることがわかった際は飲み薬での除菌治療が推奨されます(ピロリ菌についての詳細はHPのコラムも参照ください)。
このほか、近年は好酸球性胃腸症という新たな概念も確立しつつあり治療が行われています。
これらを組み合わせることで可能性が高い病気を推察し治療を検討します。特に胃カメラ検査は胃痛(心窩部痛)の精査では欠かせない検査です。
食べたものや、主に胃酸を中心とした消化液が胃内から食道側へ逆流することで感じる違和感を指します。焼けるようなヒリヒリ感、イガイガ感、しめつけ感、すっぱさや苦さのこみあげ感、など表現にはかなり幅があります。また、症状が睡眠中にひどい際は不眠の原因にもなり得ます。
症状の主たる原因は胃酸の食道内への逆流です。胃は粘液を出して胃酸から胃の表面粘膜を守っていますが、食道は丸裸です。このため消化液である胃酸や十二指腸内の腸液や胆汁や膵液が食道まで逆流すると食道粘膜が損傷し、あるいは損傷はしなくとも不快感の自覚につながります。食道と胃の接合部の閉じ具合がゆるまる、あるいは広がってしまう食道裂孔ヘルニアや、胃の手術後の方などは解剖学的にこの逆流の程度が増すために症状増悪の原因となり得ます。
食道は胃に食べ物を運ぶパイプですが、この運搬する機能が落ちてしまうと、逆流してくる内容物を胃内へ押し返せず症状が出現する原因のひとつになり得ます。また、胃がんのように食べものが胃内を通過しにくくなる病気では、過剰に胃の圧が高まってしまい逆流を誘発し症状が出ることがあります。
この他、肥満やまえかがみの姿勢、喫煙、過剰な食事摂取など、体型や生活スタイルも症状の一因と言われています。
胃や食道にたまった空気が口から出ること。胃もたれ感や、胸やけ症状などを同時に認めることも多いです。
胃の中に入った食べものが奥に進められる際には、入口は閉じて出口が開いた状態となっています。つまり胃の入口である食道と胃のつなぎめは閉じられています。しかし、つなぎめの閉じ具合がゆるくなる、あるいは広がってしまう状態になるとその隙間から空気が戻ってきてげっぷが増える原因になります。
また、胃の食べものを運搬する作業が滞りがちとなる機能性胃腸障害(ディスペプシア)と呼ばれる病気では、胃の内部に空気も貯留しがちで結果としてげっぷが多くなることがあります。胃がんのような腫瘍が胃の中を占拠すると、食べものや空気が進みにくくなりげっぷが増える病態のひとつとして挙げられます。
食べものを飲みこんだ後に、喉もとや胸の中央あたりに違和感を指します。口から胃につながるパイプである食道の中を食べものが通過しにくい状態が起きるとつかえ感が生じます。病気によってはつかえ感を放置していると、食べ物を飲み込んでも通過せず、結果として嘔吐を繰り返してしまう状況になり得えます。
食道は口と胃をつなぐパイプですので、パイプ内のつまり、パイプの損傷を引き起こす病気が主な原因になります。この中では食道がん・食道胃接合部がんが最も危険な病気です。タバコ・アルコール摂取が多い方はそのリスクが高く要注意です。アルコールで顔が赤くなりやすい方ほど食道がんリスクが高いことも要注意です。これらに該当される方でつかえ感が持続する際は早めに受診相談を検討ください。
逆流性食道炎では多彩な症状を呈し、つかえ感を主訴とされる方もおります。食道アカラシアと言う病気は食道の下端が広がらず、極度な狭さとなる病気で治療を要します。近年では好酸球性食道炎という病気も増えてきております。原因ははっきりとわかっておりませんが治療方法はだいぶ確立されてきております。
食後に食べ物が胃内に長く停滞している感じがし、みぞおちあたりに重たさを自覚する症状です。食後のきもち悪さや、食欲がわかない症状を随伴することも多いです。
胃は食べものを受け入れるとこれらを混ぜ合わせながら次の十二指腸へ送り出す仕事をしています。この作業は自律神経が統制しています。この統制に不具合が出る、あるいは統制はしているけれども物理的に運搬作業が滞る、このような状態を起こす病気が胃もたれの原因となり得ます。過度なストレス(不安・緊張・プレッシャー)は自律神経の乱れにつながり、結果として司令を受ける側の胃腸で通常の作業リズムを狂わせます(機能性胃腸障害・ディスペプシア)。胃がんは胃が作業そのものをできず、食べものの通過がしにくくなる、あるいはできなくなり症状出現につながります。
また、胃の背側にある膵臓にがんができると、胃壁の外から圧迫し、胃の運動を阻害し胃もたれ症状を誘発することがあります。胃が大丈夫であってもこのような症状が持続する際は、胃の周囲にも目を配ることが重要です。
ピロリ菌は慢性胃炎の原因となり時に胃部の多彩な症状を呈することが知られています。ピロリ菌を除菌治療することでこれらの症状が改善することも知られておりますので、まずピロリ菌の感染有無を調べることも大事です。
機能性胃腸障害・ピロリ菌についてはHPのコラムも参照ください。
いわゆる気持ち悪さ・みぞおちあたりの不快感を指し、胃内容物が強制的に口から吐き出される症状です。消化器疾患以外にも数多くの原因疾患があります。
かなり多岐にわたるため代表例です。
吐き気は胃腸の病気と思われがちですが、そうではないことも非常に多く、経過や随伴する症状などをきちんと評価しないといけません。病気以外にも精神的な不安や緊張、特定の環境や場面などでも脳にある嘔吐中枢が刺激され症状を起こすこともあります。数日以上持続する、繰り返す、症状の程度が増悪し続ける際は背景に治療すべき疾患が隠れていることがあるため精査を要します。
採血検査を基本とし、疑わしき疾患領域での専門精査になります。
消化器疾患が想定される際には胃カメラ、腹部CT検査、超音波(エコー)検査が主となります。食道・胃・十二指腸の病変有無や、その他の消化器臓器の精査を行います。
いわゆるおなかの張り感を指します。ガスが溜まっている感じがするとお話しされるケースの多い症状です。
消化内容物が通過しにくくなる病気としては大腸がん、腸が外から圧排されて通過しにくくなる病気として卵巣嚢腫や子宮筋腫や泌尿器科腫瘍が挙がります。あるいは多量の腹水の存在も腹部膨満を誘発します。これらが存在しない場合は、便秘や胃腸の運動の低下と腸の内容物が停留気味となり症状を呈することがあります。また、ガスを多く含む食品(炭酸飲料・小麦製品・キシリトール製品など)の影響もあるとされ、規則正しい生活習慣や運動習慣も胃腸の運動維持に関与しているとされています。
消化器あるいは内科の学会で統一された診断基準はありません。これは排便習慣には個人差があるためです。排便習慣がご本人様にとって十分に快適な状況であるか否かが便秘の定義とされています。このため、1日だけ排便がなく腹部膨満感や違和感を自覚され便秘と思われる方もいますし、1週間に1回の排便を周囲の方にそれは頻度が少ないと指摘され初めて便秘かもしれないと思われる方まで様々です。
大腸へ運ばれてきた内容物は大腸内を通過しながら水分が抜き取られ、ある一定の形状となり直腸へ運ばれます。この過程が妨げられる疾患が便秘の原因となります。大腸がんは、大腸のトンネル内を占拠してしまうため便が通過しにくくなくなります。症状は徐々に悪化します。また、運搬速度が過度に落ちることで便が滞る病気に過敏性腸症候群があります。胃や腸は自律神経の指令によりその運搬速度が統制されております。この自律神経が乱れるとその統制が乱れ適切な速度での運搬が行えなくなり便秘症状につながります。腸に問題がない場合は、腸を取り囲む周囲に問題がないかを確認することも重要です。下腹部から骨盤付近には卵巣や子宮、泌尿器科臓器が存在します。これらに問題が生じた場合近隣の大腸にも影響が生じ便秘を呈することがあります。また、加齢は大腸の内容物の運搬力や排便時のいわゆるいきみの力が弱くなると言われています。直腸まで到達してもその情報が脳へ伝わりにくくなるとも言われています。このため年齢とともに便秘を自覚する方が増える傾向にあります。
便の性状が有形性ではなく水に近い状態になっていることを指します。
下痢症状の多くは感染に伴う病気が最多です。ウイルスや細菌がその主たる原因でいわゆる食中毒の原因菌もそのひとつです。多くの場合で下痢以外にも、発熱や腹痛、嘔気症状を伴いますが、数日で症状のピークを迎え、その後自然に軽快していきます。しかし、逆に長期間持続している際は感染性腸炎以外を考慮する必要があります。腸が傷むことで消化吸収に不具合が生じる炎症性腸疾患と呼ばれるいくつかの病気、大腸がんでも長期間の下痢症状を認めることがあります。これらの病気は大腸カメラ検査を行わないと診断がつきません。数日経過しても改善してこない下痢症状の際は大腸カメラ検査を勧めます。血便や体重減少を伴っている際はなおさら検査を前むきにお考えください。幸いにして大腸カメラで全く異常が見出せなかった際は過敏性腸症候群という病気が考慮されます。消化内容物を運搬するスピードが不適切な際に起こります。胃や腸の運動の司令塔である自律神経の乱れの結果、腸が過剰なスピードで内容物を運搬してしまうことで便が適度な有形になる前にゴールである直腸に到達し下痢症状を起こします。過敏性腸症候群は過度なストレスがかかっている時期や場面、ある特定の環境において症状が出現しやすいことが知られています。しかしながら大腸カメラ検査で異常所見がないということが診断基準となっていますので、ストレスと決めつけずに長期間の下痢症状の際には前向きに大腸カメラ検査をお受けください。
病状の期間や程度に合わせて必要な検査を組み合わせて下原因検索を行います。数日以上持続している、血便を伴う、顕著な腹痛を有するなどの際は緊急度も高くなりますので受診をご検討ください。
血液が肛門から排出されることを指します。消化管出血のサインです。便に付着している場合や血液だけ流れてくる場合はあります。真っ赤な色から赤ワインのような色を呈しています。これらは肛門・直腸・大腸・小腸(大腸に近い側)からの出血が示唆される所見です。一方、黒色便はお尻から距離が離れた部位からの血液のことが多く、主に胃や十二指腸や口側の小腸からの出血が示唆される所見になります。
血便を認めた際の随伴症状(腹痛・下痢・便秘など)や血便の色、症状の期間、年齢、性別などによりある程度疾患を絞り込めます。しかし確定的な診断をくだすためには大腸カメラ検査が必須です。痔核からの出血などとご自身で決めつけずに正確な診断を得るためにぜひ検査をお考えください。治療を必要とする病気の診断機会を奪う可能性があります。
もしも検査時に何らかの病変があったならば、一部を採取し顕微鏡検査に提出することも可能です。
一部の疾患においてCT検査も診断補助に有用であることがあります。
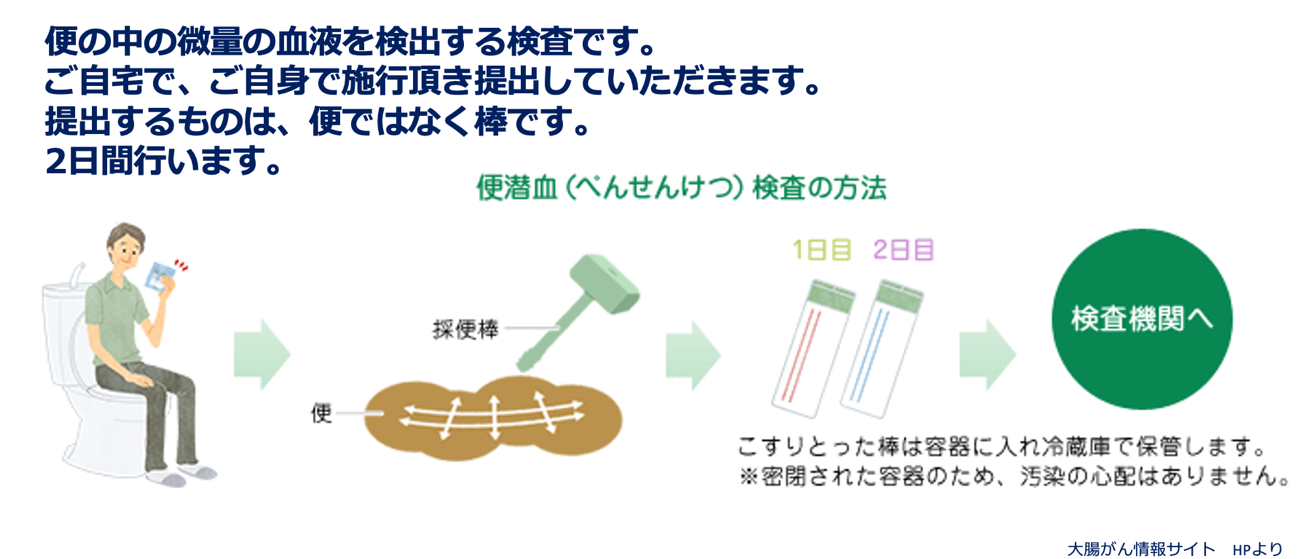
便潜血検査は便中の微量な血液を検出する検査ですので、広い意味での血便になります。この場合も大腸カメラ検査を強くすすめます。理由は早期の大腸がんあるいは大腸がんのポテンシャルのあるポリープ病変を早期にみつけていち早く治療へ結びつけるためです。
便潜血検査について、大腸カメラ検査の重要性について、日本は大腸がんがとても多い国であることなど、当院HPのコラムに詳しく記載してございますので、ぜひ参照ください。
便潜血検査は大腸がん、特には無症状の大腸がんを見つけるきっかけとなる大事な検査です。陽性の場合は、大腸がん・大腸ポリープ、炎症性腸疾患(潰瘍性大腸炎・クローン病・ベーチェット病)・虚血性腸炎・細菌性腸炎など、大腸に傷ができる病気や大腸の腫瘍性病変を考慮する必要があります。
痔核などにより偶発的に微量の血液が混入してしまうこともあり、便潜血検査陽性が、必ず腸の病気が存在するわけでもないことも事実ではあります。さらには、陽性者=大腸がんでもないことも事実です。しかしながら、ご自身で「たまたまかな?」「痔のせいかな?」と決めつけることは大変危険です。
なお、現在行われている検査は直前の食事内容は影響しない方法がとられておりますので、お食事内容は検査陽性の理由にはなりません。
以上より、便潜血検査「陽性」だけでは、考えられる疾患はお伝えできても、それ以上のことは申し上げられません。大腸カメラ(内視鏡)へ進むことは敷居が決して低くはないことは承知しておりますが、
大事なことは「なぜ陽性になったのか?」という理由を明らかにするため大腸カメラ(内視鏡)検査を行うことです。
「便潜血検査陽性者100人が大腸カメラ検査をすると3-4人弱大腸がんが見つかる」ということをご承知ください。
この数字を多いととられるか、少ないととられるかは個人差があると思いますが、医療者立場からすると、決して少ない数字ではありません。
G7先進国主要7カ国の中で日本は大腸がん死亡者数および大腸がん年齢調整死亡率が最上位国です。この背景には、わが国では、便潜血検査陽性の方々が、大腸カメラ(内視鏡)検査へ進まないことがその要因のひとつとされております。
このような背景をふまえ、便潜血検査陽性となった際には、できる限り大腸内視鏡(大腸カメラ)検査をご検討頂き、万が一のことがあっても十分な根治を得られるようにして頂きたいです。
当院では鎮静薬を使用し、検査時の苦痛や不快感を極力緩和し行うことも可能です。前向きに検査をご検討ください。
便そのものを提出するわけではなく、便を棒でこすり取り、その棒ごと検査に提出する点です。通常は別の日にもう一度行い、2回分を提出します。
腹痛の種類や成因は多岐にわたります。簡潔に述べることは非常に難しい概念ですし、疾患名を列挙するのは困難であります。
ここでは、腹痛を診察・治療へのアプローチを述べさせていただきます。
この原因をできる限り推察する必要があります。なぜなら治療は推察される病気により違うからです。
さらに、腹痛といっても、
消化器疾患(胃腸・膵臓・胆嚢・肝臓など)だけではなく、
泌尿器科疾患 (急性膀胱炎・尿管結石・腎盂腎炎・急性前立腺炎・急性精巣上体炎)
婦人科疾患(子宮外妊娠・卵巣嚢腫捻転・卵巣腫瘍・子宮筋腫・子宮内膜症など)
心臓・大血管疾患(心筋梗塞・狭心症・大動脈解離・上腸間膜静脈血栓症など)
精神的な心療内科的な疾患まで多岐にわたります。
そこで、腹痛の成因を推察考える際に必要な情報は、
上記に加えて、腹部の診察、客観的な検査での評価(採血・レントゲン・CT)あるいは消化管内視鏡検査(胃カメラ・大腸カメラ)を行いその原因をさぐる必要があります。
クリニックにおける診察では、緊急的な状況であるかを見定めることも重要です。内服薬で経過をみている状況ではない腹痛も少なからずあります。そのような腹部所見があれば可能な限り近隣の中核医療機関への紹介を行い、いそぎでの検査や場合によっては入院治療を検討いただきます。
腹痛については軽症のものから重症のもの、急性のものから慢性のもの、消化器疾患以外にも多岐にわたることをご承知ください。診断と正しい治療にはできる限り多くの情報が必要であるため、診察以外の客観的な検査が必要なこともあることをご承知ください。
*上腹部の痛みについては、胃痛のページも参照ください。
食欲不振は大きく2種類にわかれます。
食欲不振は胃や腸のトラブルによるケースが多くございますが、その他の部位のトラブルで起きることもある症状です。例えば重度の肝機能障害、甲状腺や副腎など身体の恒常性を維持するホルモンを産生する臓器の疾患(内分泌疾患)、コントロール不良な糖尿病、女性においては女性ホルモンの分泌状況によっても食欲不振を呈することがあります。さらにはストレスなど精神的な不安定さから食欲不振が起きることも多々ございます。
注意を要する食欲不振は、
明らかな体重減少を伴う
過度な全身倦怠感長期の発熱を認めているなどです。
最も恐れるべき疾患は「がん」になります。実際の医療現場ではまずその点を見極めることがとても重要であります。
腹痛や気持ち悪さがなぜ生じているのかを明らかにすることが先決です。そのことを解決できれば食欲不振が打開できるからです。腹痛の部位や性状や経過からその原因を推察します。気持ち悪さにおいても同様です。これらの成因を明らかにするために、採血検査、画像検査(レントゲン・CT)、場合によっては消化管内視鏡検査(胃カメラ・大腸カメラ)を行う必要もございます。気持ち悪さについては、消化器疾患以外、例えば脳神経疾患などによっても引き起こされるため、頭部CTやMRI検査が必要になることもございます。
胃腸以外の原因検索をより十分に行う必要があります。先に述べたような甲状腺機能低下症症や副腎不全など全身の恒常性を維持しているホルモン産生異常を伴う内分泌疾患の有無は初期に確認する必要があります。
各種精査をしても幸い明らかな異常を見出せず、しかしながら精神的負担(ストレス)が過度な場合は、心理的負担から自律神経の乱れが生じ、その結果食欲低下が起きている可能性があります。精神的負担の解除が最優先となり、ライフスタイルにおける環境整備や場合によってはメンタルクリニック医師の介入などを検討する必要があります。